纖維支氣管鏡檢查檢視原始碼討論檢視歷史
 |
纖維支氣管鏡檢查是中國的一個科技名詞。
語言一發即逝,不留痕跡。當人類意識到需要把說出的話記下來時,就發明了文字[1]。在世界範圍內,曾經獨立形成的古老文字除我們的漢字外,還有埃及的聖書字、兩河流域的楔形文字、古印度的印章文字以及中美洲的瑪雅文[2]。後來,這些古老文字的命運各不相同,或因某種歷史原因而消亡,如瑪雅文;或因文字的根本變革而遭廢棄,如楔形文、聖書字,只漢字沿用至今,而且古今傳承的脈絡清晰可見,成了中華民族文化的良好載體。
名詞解釋
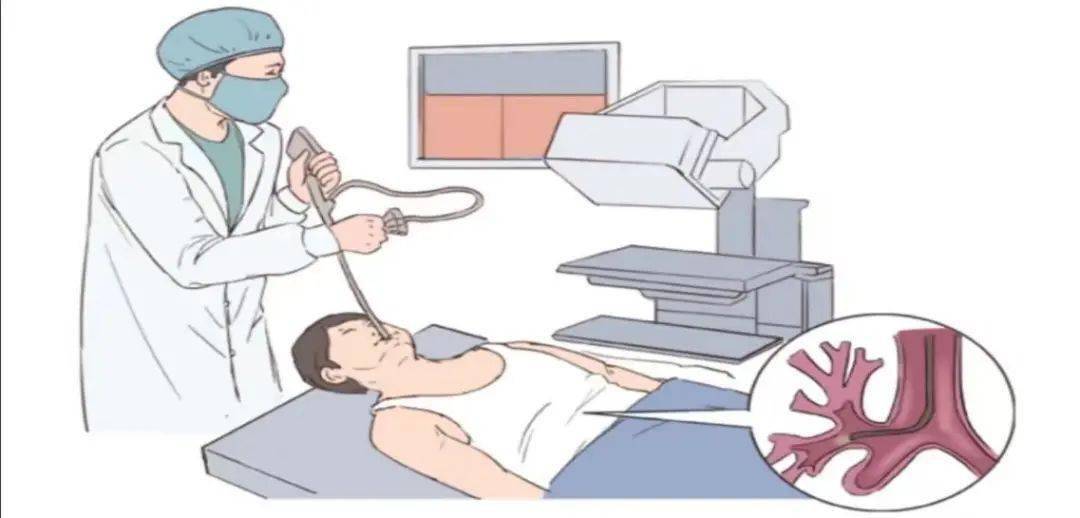
支氣管鏡檢查是將細長的支氣管鏡經口或鼻置入患者的下呼吸道,即經過聲門進入氣管和支氣管以及更遠端,直接觀察氣管和支氣管的病變,並根據病變進行相應的檢查和治療。廣義上包括經支氣管鏡病灶活檢、支氣管粘膜活檢、經支氣管鏡透壁肺活檢(Transbronchial LungBiopsy,TBLB)及經支氣管鏡針吸活檢(Transbronchial Needle Aspiration, TBNA)。大多數肺部及氣道疾病,如腫瘤、間質性肺病、肉芽腫性疾病以及某些感染性疾病需要通過經支氣管鏡活檢術來確定診斷,這是最常用的一項檢查項目。
支氣管鏡發展史
1897年德國科學家Killian用食管鏡從氣管內取出異物,這是歷史上第一次用硬質內鏡進入氣管支氣管進行的硬質支氣管鏡檢查。此後,硬質支氣管鏡沿用了將近70年,由於硬質支氣管鏡檢查範圍有限,且需全身麻醉下操作,其臨床應用有限。
隨着光導纖維的發展,逐漸出現了可彎曲的內鏡。1964年日本OLYMPUS公司的池田設計了進入氣管各分支的內鏡,製成標準的光導纖維支氣管鏡,1967年正式命名為可彎曲纖維支氣管鏡(flexible bronchofibroscope),它能直接進入所需檢查的病灶部位,採取病變組織和細胞學檢查。由於可彎曲纖維支氣管鏡柔軟,患者在仰臥或坐位均可檢查,患者無需全麻,鏡體細長且可到達氣管支氣管及其更遠端,因而在氣道病變的診斷和治療中具有明顯優勢。
上世紀八十年代,隨着電子技術的發展,一種新的可彎曲支氣管鏡應運而生,即電子支氣管鏡。它是將電荷耦合器(CCD)安裝在內鏡前端代替原來的內鏡頭,由電纜代替纖維束傳像,而不是通過稜鏡或光導纖維傳導。1987年2月,世界第一台電子可彎曲支氣管鏡上市。電子支氣管鏡操作時醫生不再對着目鏡進行,而是對着顯示屏,其圖像更清晰、畫面更逼真,操作更加方便。目前國內大多數醫院已經使用電子支氣管鏡進行支氣管鏡檢查。無論是用纖維支氣管鏡還是電子支氣管鏡進行操作,統稱為支氣管鏡檢查。
本條目主要介紹可彎曲支氣管鏡及其常用相關技術的應用。
檢查項目及應用適應證
經支氣管鏡活檢
(Transbronchial Biopsy, TBB):廣義上包括經支氣管鏡病灶活檢、支氣管粘膜活檢、經支氣管鏡透壁肺活檢(Transbronchial LungBiopsy,TBLB)及經支氣管鏡針吸活檢(Transbronchial NeedleAspiration, TBNA)。大多數肺部及氣道疾病,如腫瘤、間質性肺病、肉芽腫性疾病以及某些感染性疾病需要通過經支氣管鏡活檢術來確定診斷,這是最常用的一項檢查項目。
1.TBB的適應證
1)氣管、支氣管腔內的病變:如支氣管癌、中心型肺癌並支氣管壁浸潤、支氣管內結核、支氣管澱粉樣變、結節病等可通過支氣管鏡檢查來發現病變並進行病灶活檢。
2)肺部瀰漫性病變:支氣管鏡直視下不可見的瀰漫性病變:肺周圍型腺癌、瀰漫性肺間質病變及各種炎症性病變等,常通過TBLB來獲得病變的組織。
3)肺內局灶性病變:支氣管鏡直視不可見的周圍型肺腫塊或結節、局限性肺浸潤性病變,如周圍型肺癌、轉移瘤、孤立結節為表現的肺癌、結核球、炎性病變及真菌結節灶等。這些局限性病變需要藉助於超細支氣管鏡或經X線或超聲引導等手段進行病灶活檢。
4)支氣管腔外病變:一些在氣管鏡直視下不能窺見或僅表現為外壓性表現的支氣管腔外病變,如縱隔腔內或肺門區域病變,腫大的淋巴結、團塊、結節病灶等,可採用經支氣管壁針吸術,獲取細胞學或組織學標本。
2.經支氣管鏡活檢的操作方法
1)TBB狹義指單純針對支氣管腔內直視下進行的活檢術,如支氣管粘膜活檢和支氣管內病灶活檢,主要用於各種支氣管腔內和粘膜病變。
2)TBLB主要用於肺部瀰漫性病變及周圍型肺內局灶性病變。分為無X線引導和經X線引導兩種方法。
通常採用無X線引導的TBLB,多用於肺部瀰漫性病變,選擇病變受累較重一側的下葉進行,一般選擇下葉的9、10段,應避開中葉。操作方法:將活檢鉗插至所選擇的段支氣管內,至遇阻力時將活檢鉗後撤1-50px,此時張開活檢鉗,囑患者深吸氣,同時活檢鉗再向前推進1-50px至遇到阻力,再囑患者深呼氣,於深呼氣末將活檢鉗夾閉並緩慢退出。在操作過程中,如患者感到胸痛,應退出活檢鉗,更換部位另行活檢。
X線引導下的TBLB多用於周圍型肺內局灶性病變,支氣管鏡達到病變所在的肺段或亞段後,在X線電視透視下,將活檢鉗插入所選擇的亞段支氣管內,穿過支氣管壁至病變區。對周圍型肺內局灶性病變,X線引導下的TBLB比無X線引導的診斷陽性率高。
3)TBNA:主要是在氣道內對腔外某一病灶或淋巴結進行穿刺,透過氣道壁後進入縱隔或肺門,通過穿刺針獲取縱隔或肺門區貼近氣道壁的病變組織。TBNA是一種非直視下的活檢方法,需要操作者熟練掌握胸部淋巴結的解剖及與其相關的大血管的結構關係,且具備較強的立體想像能力,這樣有助於操作者正確地將穿刺針經氣管、支氣管壁進入深部病灶並避免損傷縱隔內重要臟器。通常採用WANG氏穿刺定位法進行縱隔淋巴結的盲穿。目前超聲內鏡引導的經支氣管針吸活檢(Endobronchial ultrasoundguided transbronchial needle aspiration,EBUS-TBNA)已廣泛應用於臨床,其穿刺後標本獲取率優於普通盲法TBNA。
支氣管肺泡灌洗術
支氣管肺泡灌洗(Bronchoalveolarlavage,BAL)是一項經支氣管鏡進行的無創操作技術,在疾病診斷中已經被廣泛的接受。通過向肺泡內注入足量的灌洗液並充分吸引,得到支氣管肺泡灌洗液(Bronchoalveolar lavagefluid,BALF),在肺泡水平分析以下重要信息,如免疫細胞、炎症細胞、細胞學和感染微生物病原學資料,輔助進行呼吸道疾病的診斷、病情觀察和預後判斷。
支氣管肺泡灌洗術分全肺灌洗和肺段肺泡灌洗。全肺灌洗是治療肺泡蛋白沉積症的標準治療方法;肺段肺泡灌洗是常規用於疾病診斷的方法。
參考文獻
- ↑ 漢語是什麼語言,其本質是什麼?,搜狐,2020-10-19
- ↑ 精美絕倫的藝術瑪雅文字,搜狐,2021-12-26