Ⅰ型超敏反應
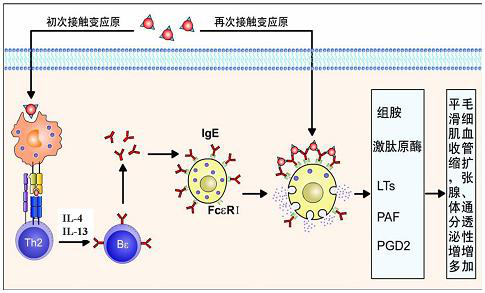 |
Ⅰ型超敏反應是指已致敏的機體再次接觸相同抗原後在數分鐘內所發生的超敏反應。[1]其主要特點是:1.發生快,消退也快;2.通常只導致機體生理功能紊亂,極少引起組織損傷;3.IgE介導肥大細胞,嗜鹼性粒細胞釋放活性介質引起局部或全身反應;4.主要病理改變是平滑肌收縮,腺體分泌增加,毛細血管擴張;5.有明顯個體差異和遺傳傾向。
目錄
[隱藏]參與物質
一變應原
凡進入機體能誘導產生特異性 IgE 類抗體,導致超敏反應的抗原稱為變應原(allergen)。有些變應原為完全抗原,也有些為半抗原。一般變應原均屬外源性抗原。
臨床上常見的變應原有:藥物、異種動物血清、植物花粉、塵蟎、真菌孢子、動物皮屑或羽毛、昆蟲或其毒液以及魚、蝦、蛋、乳、蟹、貝等食物和某些酶類如枯草菌溶素、蜂毒中的磷脂酶 A2 等。
二抗體
引起Ⅰ型超敏反應的抗體主要為 IgE ,因其由變應原誘導產生,又稱為反應素(allergins)。正常人血清中其含量極低,超敏患者明顯升高。IgE 主要在鼻咽、扁桃體、氣管、支氣管和胃腸道等處的粘膜下固有層淋巴組織中產生,這些部位也是變應原易於侵入和超敏反應常見的發生部位 .
被變應原刺激後,易於產生 IgE 類抗體的機體為特應性素質個體,亦稱過敏體質者。研究表明:Ⅰ型超敏反應的發生屬常染色體顯性遺傳,可能與 MHC Ⅱ類基因中的某些位點有關, IgE 為親細胞抗體,能通過 Fc 段與肥大細胞和嗜鹼性粒細胞表面的 IgE Fc 受體(Fc ε R)結合。結合於細胞表面的 IgE 比較穩定不易降解。
三肥大細胞
和嗜酸性粒細胞
1 .肥大細胞、嗜鹼性粒細胞 肥大細胞和嗜鹼性粒細胞是參與Ⅰ型超敏反應的主要細胞,胞漿含有嗜鹼性顆粒,能釋放或介導合成大致相同的活性介質,如組織胺、白三烯、血小板活化因子、緩激肽等。此二類細胞來源於髓樣幹細胞前體。其細胞表面均具有高親和力的 IgE Fc 受體,能與 IgE Fc 段牢固結合。
肥大細胞主要分布於皮膚、淋巴組織、子宮、膀胱、以及消化道粘膜下層結締組織中微血管周圍和內臟器官的包膜中,嗜鹼性粒細胞主要存在於血液中。
2 .嗜酸性粒細胞 一般認為嗜酸性粒細胞在Ⅰ型超敏反應中具有負反饋調節作用。在Ⅰ型超敏反應發生過程中,肥大細胞和嗜鹼性粒細胞脫顆粒,可釋放嗜酸性粒細胞趨化因子(eosinophill chemotactic factor of anaphylaxis,ECF-A),引起嗜酸性粒細胞局部聚集。嗜酸性粒細胞通過釋放組織胺酶滅活組織胺,釋放芳基硫酸酯酶滅活血小板活化因子,同時也可直接吞噬和破壞肥大細胞和嗜鹼性粒細胞脫出的顆粒,從而下調Ⅰ型超敏反應。近來研究發現,嗜酸性粒細胞被某些細胞因子,如 IL-3 、 IL-5 、 GM-CSF 或 PAF 活化後,亦可表達高親和力的 IgE Fc 受體,引發脫顆粒,參與Ⅰ型超敏反應晚期相的形成和維持。
四活性介質
指肥大細胞和嗜鹼性粒細胞脫顆粒釋放和合成的主要活性介質
1 .由脫出顆粒釋放的活性介質 ① 組胺(hastamin):存在於肥大細胞和嗜鹼性粒細胞的顆粒內,隨顆粒脫出後被釋放,可引起毛細血管擴張,通透性增強;支氣管平滑肌收縮、痙攣;粘液腺體分泌增強等生物學效應。此酶作用時間短暫,在體內可迅速被組胺酶降解,失去活性。②激肽(kinin):是由肥大細胞和嗜鹼性粒細胞脫出的顆粒所釋放的激肽原酶,作用於血漿中的激肽原使之活化,而生成的活性介質。其中緩激肽有收縮平滑肌、擴張血管和增強毛細血管通透性的作用,並能刺激痛覺神經引起疼痛。
細胞新合成的活性介質 ①白三烯(leukotrens,LTs)與前列腺素 D2 (pnostaglandins,PGD2):LTS 和 PGD2 是引起Ⅰ型超敏反應晚期相反應的主要介質。二者均為花生四烯酸的衍生物,由活化的肥大細胞和嗜鹼性粒細胞的胞膜磷脂釋放的花生四烯酸,經脂氧合(LTs)或環氧合(PGD2)途徑生成。LTs 由 LTC4 、 LTD4 、 LTE4 組成,主要作用是能強烈持久地收縮平滑肌、擴張血管、增強毛細血管的通透性以及促進粘液腺體的分泌。PGD2 也有引起支氣管平滑肌收縮、使血管擴張、毛細血管通透性增加的作用。②血小板活化因子(platlet activating faction PAF):是羥基化磷脂經磷脂酶 A2 及乙酰轉移酶作用的產物,主要由嗜鹼性粒細胞產生。它能使血小板凝集、活化、並釋放組胺等介質,參與Ⅰ型超敏反應的晚期相反應。[2]
過程和機制
根據Ⅰ型超敏反應的發生機制,可將其發生過程分為三個階段即致敏階段、激發階段和效應階段
一致敏階段
指變應原初次進入過敏體質的機體,刺激其產生特異性 IgE 類抗體。IgE 以 Fc 段與肥大細胞和嗜鹼性粒細胞表面的 IgE Fc 受體結合,使之致敏的階段。在此階段形成的結合有 IgE 的肥大細胞和嗜鹼性粒細胞稱為致敏細胞,含有致敏細胞的機體則處於致敏狀態,此狀態一般可持續數月、數年或更長時間。
二激發階段
指相同的變應原再次進入機體,與致敏細胞上的 IgE 特異性結合使之脫顆粒,釋放和合成活性介質的階段。
一般只有多價變應原與致敏細胞上的兩個或兩個以上 IgE 分子結合,使細胞表面的 IgE 受體(Fc ε R 1)發生交聯,進而引起細胞內一系列活化反應,導致細胞脫顆粒,釋放顆粒內儲備介質如組胺、激肽原酶等,並能新合成一些活性介質如白三烯、前列腺素和血小板活化因子等。除此而外,過敏毒素(C3a 、 C5a)、蜂毒、蛇毒、抗 IgE 抗體以及嗎啡、可待因等也可直接引起肥大細胞脫顆粒。
三效應階段
指活性介質與效應器官上相應受體結合後,引起局部或全身病理變化的階段。
Ⅰ型超敏反應引起的病理變化可分為早期相反應和晚期相反應兩種類型。早期相反應發生於接觸變應原 後數秒鐘內,可持續數小時,主要由組織胺引起;晚期相反應一般發生在與變應原接觸後 6~12 小時內,可持續數天,主要由 LTs 和 PGD2 所致, PAF 及嗜酸性粒細胞釋放的活性介質也起一定作用
反應性疾病
過敏性休克
過敏性休克是最嚴重的一種Ⅰ型超敏反應性疾病,主要由用藥或注射異種血清引起。
⒈ 藥物過敏性休克 以青黴素引起者最為常見。青黴素本身無免疫原性,但其降解產物青黴噻唑和青黴烯酸可與人體內的蛋白質結合獲得免疫原性,進而刺激機體產生 IgE ,使之致敏。當機體再次接觸 青黴噻唑或青黴烯酸後,可誘發過敏反應,嚴重者導致過敏性休克,甚至死亡。青黴素在弱鹼性溶液中容易降解,因而使用時應新鮮配製。值得注意的是,有些人初次注射青黴素也可能發生過敏性休克,這可能是曾吸入過青黴菌孢子或使用過被青黴素污染的注射器等醫療器械,機體已處於致敏狀態之故。
其他藥物如普魯卡因、鏈黴素、有機碘等,偶爾也可引起過敏性休克。
⒉ 血清過敏性休克 血清過敏性休克又稱血清過敏症或再次血清病。常發生於既往曾用過動物免疫血清,機體已處於致敏狀態,後來再次接受同種動物免疫血清的個體。臨床上使用破傷風抗毒素或白喉抗毒素進行治療或緊急預防時,可出現此種反應。
呼吸道過敏
多因吸入植物花粉、塵蟎、真菌孢子等變應原引起,常見疾病有過敏性鼻炎和過敏性哮喘。過敏性哮喘可表現有早期相反應和晚期相反應兩種類型。
消化道過敏
少數人在食入魚、蝦、蛋、乳、蟹、貝等食物後可發生噁心、嘔吐、腹痛和腹瀉等症狀為主的過敏性胃腸炎。嚴重者可出現過敏性休克。
皮膚過敏
可因藥物、食物、花粉、腸道寄生蟲及寒冷刺激等引起,主要表現為蕁麻疹、濕疹和血管神經性水腫。
防治原則
Ⅰ型超敏反應的防治原則是:尋找變應原,避免再接觸;切斷或干擾超敏反應發生過程中某些環節,以終止後續反應的進行。
尋找變應原
臨床上可通過詢問病史,皮膚試驗尋找變應原。皮膚試驗常用的有:
1 .青黴素皮試 取 0.1ml 含 10~50 單位的青黴素稀釋液,在受試者前臂屈側皮內注射, 15~20 分鐘後觀察結果,如局部出現紅暈、水腫、直徑 ≤ 1cm 全身不適者均為陽性。
2 .異種動物免疫血清皮試 將 1 :100~ 1:1000抗毒素給患者作皮內注射,於15-20分鐘後觀察結果,結果判定同青黴素皮試。
脫敏或減敏
某些變應原雖能被檢出,但難以避免再次接觸,臨床上常採用脫敏療法或減敏療法防治Ⅰ型超敏反應的發生。
⒈脫敏注射:在用抗毒素血清治療某些主要由外毒素引起的疾病時,如遇皮膚試驗陽性者,可採用小劑量、短間隔(20~30 min)、連續多次注射抗毒素的方法進行脫敏,然後再大量注射進行治療,不致發生超敏反應。脫敏注射的原理:可能是小劑量變應原進入機體,僅與少數致敏細胞上的IgE結合,脫顆粒後釋放活性介質較少,不足以引起臨床反應,而少量的介質可被體液中的介質滅活物質 迅速破壞。短時間內,經多次注射變應原,體內致敏細胞逐漸脫敏,直至機體致敏狀態被解除,此時再注射大量抗毒素不會發生過敏反應。但這種脫敏是暫時的,經一定時間後,機體又可重建致敏狀態。
⒉ 脫敏療法 對某些已查明,但日常生活中又不可能完全避免再接觸的變應原如花粉、塵蟎等可採用小劑量、間隔較長時間(1 w 左右)、多次皮下注射相應變應原的方法進行減敏治療,可防止疾病復發。其作用機制可能是反覆多次皮下注射變應原,誘導機體產生大量特異性 IgG 類抗體,該類抗體與再次進入機體的相應變應原結合,可阻止其與致敏細胞上的 IgE 結合,從而阻斷超敏反應的進行。故這種抗體又被稱為封閉抗體(blocking antibody)。也有人認為減敏療法的發生機制與誘導特異性 Ts 細胞產生、分泌 TGF- β等細胞因子,抑制 IgE 的合成有關。
藥物治療
使用某些藥物干擾或切斷超敏反應發生過程中的某些環節對防治Ⅰ型超敏反應性疾病具有重要的應用價值。
⒈抑制活性介質合成和釋放的藥物 ①阿司匹林:為環氧合酶抑制劑,可阻斷花生四烯酸經環氧合酶作用生成PGD2。②色苷酸二鈉:可穩定細胞膜,抑制致敏細胞脫顆粒,減少或阻止活性介質的釋放。③腎上腺素、異丙腎上腺素、麻黃鹼及前列腺素E等:能激活腺苷酸環化酶,增加CAMP的生成,阻止CAMP的降解,此兩類藥物均能提高細胞內CAMP水平,抑制致敏細胞脫顆粒、釋放活性介質。
⒉活性介質拮抗藥 苯海拉明、撲爾敏、異丙嗪等組胺受體競爭劑,可通過與組胺競爭結合效應器官上的組胺H1受體,發揮抗組胺作用;乙酰水楊酸對緩激肽有拮抗作用;多根皮苷酊磷酸鹽為白三烯的拮抗劑。
⒊改善效應器官反應性的藥物:腎上腺素能使小動脈、毛細血管收縮,降低血管通透性,常用於搶救過敏性休克;此外,還具有使支氣管舒張,解除支氣管平滑肌痙攣的作用。葡萄糖酸鈣、氯化鈣、維生素C等,除具有解痙,降低血管通透性外,也可減輕皮膚和粘膜的炎症反應。
臨床表現
病史
回顧症狀,症狀與環境,季節和情況變化的關係,其臨床過程和類似問題的家族史應能得到充分的信息將疾病歸類於特應性疾病.判斷病人是否為過敏性,病史比試驗更有價值,因而除非臨床上有特應症的信服證據,否則讓病人做廣泛的皮試是不妥當的.發病年齡是個重要線索(兒童的哮喘比30歲以後開始的哮喘更可能是過敏性的).季節性的病狀(與特異性花粉季節相符)或者接觸動物,乾草或塵埃後出現症狀,或在特定環境(在家庭)發生症狀都提示是此病.有關因素(諸如吸煙,其他污染物,冷空氣,運動,飲酒,某些藥物和生活中的壓力)在發病的作用應予評估.
非特異性試驗
血和分泌液中的嗜酸粒細胞與特應性疾病,特別是哮喘和特應性皮炎有關.在特應性皮炎,IgE濃度增高,在疾病加重時IgE濃度將升高,緩解時下降.雖然在特應性哮喘和變應性鼻炎時IgE常升高,但對這些疾病並無診斷意義.偶爾十分高濃度的IgE可能有助於診斷肺霉曲菌病(參見第176節)或高IgE綜合徵(參見第147節)
特異性試驗
可確定對一種特別的過敏原或多種過敏原的敏感性.皮膚試驗是確定特異性敏感性最適宜的方法.皮試過敏原應有所選擇,儘可能根據病史所提供的線索.試驗溶液用吸入,食入或注入過敏物質所製備的提取液(如樹,園林和野草的風媒花粉,屋塵蟎;動物皮屑和血清;昆蟲毒液;食物和青黴素及它的衍生物).少數過敏原提取液已標準化,它們的效力易變.許多常用的是標準化的提取液.
首先常用挑刺試驗,測試時在皮膚上滴加滴稀釋的過敏原提取液,然後在該處挑刺或刺穿皮膚.通常用一支細探針尖或27號針尖,以20°角度挑起皮膚直至針尖突感鬆弛.
皮內試驗時,將稀釋的無菌提取液注入皮內產生1或2mm皮皰(應用1ml注射器和27號短斜面針尖).每次皮膚試驗應包括單獨稀釋液的陰性對照和組胺(挑刺試驗為10mg/ml或皮內試驗為0.1mg/ml)的陽性對照.若在15分鐘內產生風團和紅斑,且風團直徑比對照至少大0.5cm以上則為陽性.
皮膚挑刺試驗通常對大多數過敏原已足夠敏感.當懷疑有吸入性過敏原而挑刺試驗陰性或模稜兩可時才應用更敏感的皮內試驗.對於食物過敏可單獨用挑刺試驗作診斷.皮內試驗可能產生陽性反應,但經雙盲口服激發症狀的激發試驗證實並無臨床意義.
放射性過敏原吸附試驗(RAST)應用於患全身性皮炎,極度皮膚劃痕症或病人不能合作或不能停用抗組胺類藥物,直接皮膚試驗不可能進行的病人.RAST檢測過敏原特異性血清IgE,將已知過敏原製成種不溶性多聚過敏原的結合物,與待測血清混合,血清內存在的過敏原特異性IgE將吸附在結合物上,再加入125I標記的抗IgE抗體,測量結合物攝取的放射活性,即可確定病人循環中的特異性IgE含量.
白細胞組胺釋放試驗是種體外試驗,通過測定病人白細胞在過敏原誘導下釋放組胺的量來檢測致敏嗜鹼粒細胞上的過敏原特異性IgE.這是種有價值的研究手段,可了解過敏應答的機制.與RAST相似,它可提供非診斷性的信息,偶爾也用於臨床. 激發試驗可應用在一種皮膚試驗呈陽性,但提出此特別的過敏原是否與症狀有關的問題時.將過敏原作用於眼睛,鼻或肺,眼激發試驗通常並不比皮試優越,故很少採用.鼻激發試驗偶然採用,主要作為研究手段.支氣管激發試驗主要也作為研究手段,當種陽性皮試的意義不甚明了或者無合適的皮試試劑可證明症狀與病人所接觸的物質(如職業相關哮喘)的相關性時,有時才應用支氣管激發試驗.當懷疑所發生的規律性症狀與食物有關,而皮試的臨床意義又不清楚時可作口服激發試驗.應用可靠的抗原試劑作皮試,若是陰性,也不能排除臨床症狀由食物所致的可能性.激發試驗是唯可檢測食物添加劑過敏的方法(見下文食物排除和激發試驗).
未被證明有效的試驗 皮膚或舌下激發試驗或白細胞毒性試驗無明顯的證據表明它們可用於變應性疾病的診斷.